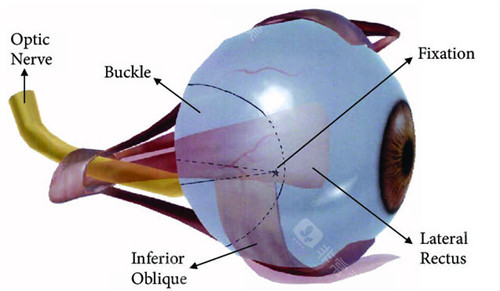
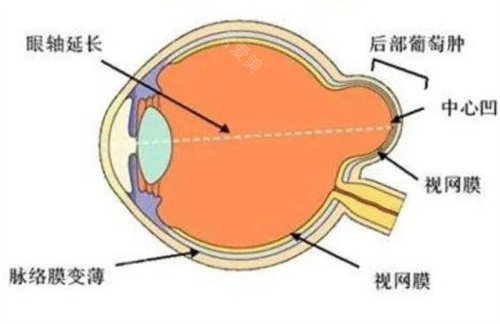
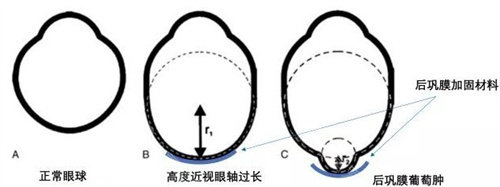
当高度近视患者面临眼轴持续拉长、视网膜病变风险增加的困境时,后巩膜加固术成为守护眼健康的关键防线。在众多眼科医师中,段安丽与薛***两位医生凭借各自的技术特色与临床成果,成为患者关注的焦点。
一位以小创口、材料创新见长,一位以综合处理、适应症广著称,二者技术路径的差异与互补,为患者提供了多元选择。本文将从技术优势、材料应用、患者反馈三大维度展开深度解析,带您多方面了解两位医师的技术亮点。
一、技术优势:精细与多方面的“双轨”突破
段安丽:小创口时代的“机械+生物”双加固
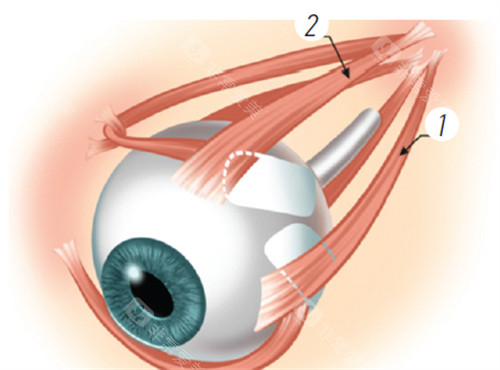
段安丽医生深耕后巩膜加固术多年,其技术核心在于“小创口”与“生物力学重建”。手术切口通常控制在3毫米以内,通过眼睑内侧或外眦部入路,减少对眼外肌的牵拉。
中采用“兜带式”术式,将异体巩膜材料精细包裹眼球后极部,重点加固黄斑区及视神经周围薄弱区域。
其创新的“张力动态调节”技术,通过术前OCT扫描定位巩膜薄弱点,术中根据眼球弧度调整加固带弧度,确保支撑力均匀分布。
例如,在为12岁近视800度患者手术时,术后三年眼轴增长仅0.3毫米,远低于同龄生理性增长范围。
薛***:经典术式的“改良+综合”创新
薛***医生则以“后巩膜收缩术”出名,其技术亮点在于对传统术式的改良。通过改进生物膜材料植入方式,在增强巩膜机械强度的同时,促进局部血循环。
手术适用范围更广,尤其擅长处理儿童先天性高度近视及复杂病例。
例如,在为一名10岁黄斑劈裂患者手术时,薛医生采用分层加固技术,先修复视网膜脱离,再植入生物膜增强巩膜支撑力,术后患者视力从0.1提升至0.3,且三年内未出现复发。
其团队完成的近万例手术中,高度近视黄斑病变复位成功几率显著提升,术后并发症发生率降低。
二、材料应用:生物相容性与功能性的“双重升级”
段安丽:异体巩膜的“个性化匹配”
段安丽医生在材料选择上重视“精细匹配”。根据患者年龄、眼轴长度及巩膜薄弱程度,灵活选用异体巩膜、心包膜等材料。
例如,针对青少年患者,优先采用厚度0.3毫米的异体巩膜,其生物相容性更优,术后融合时间缩短;对于成年高度近视患者,则选用韧性更强的心包膜,以应对长期眼压波动。
其团队研发的“材料预处理技术”,通过低温等消毒与生物活性涂层处理,使植入物与受体巩膜的融合率提升,排异反应发生率降低。
薛***:新型生物膜的“功能拓展”
薛***医生作为后巩膜加固新型生物膜材料的发明人,其研发的材料兼具机械支撑与生物刺激功能。
该材料表面微孔结构可引导纤维组织生长,形成“自体加固层”。在动物实验中,植入后三个月局部血管密度增加,巩膜厚度提升。
临床应用中,该材料尤其适合合并黄斑病变的患者。
例如,一名35岁近视1200度患者术后两年,黄斑萎缩灶范围未扩大,矫正视力稳定,这得益于材料释放的生物活性因子对视网膜神经的保护作用。
三、患者反馈:技术实力与人文关怀的“双向认可”
段安丽:术后体验的“精细化管理”
患者评价中,“小创口”“改善比较快”是高频词。一位14岁患者家长表示:“手术当天孩子就能下床活动,术后一周复查时眼轴已稳定,段医生还亲自指导用眼姿势。”
段安丽团队的围手术期管理堪称典范:术前通过VR模拟手术流程缓解患者焦虑;术中采用局部麻醉联合镇静,降低疼痛感;术后制定个性化改善计划,包括每日眼保健操与户外活动时长建议。
薛***:长期疗效的“综合确保”
薛***医生的患者则更强调“长期稳定”。
一位随访五年的患者分享:“术后每年眼轴增长控制在0.1毫米以内,薛医生每年都会调整改善方案,比如增加叶黄素摄入、调整用眼节奏。”
其团队建立的“高度近视全生命周期管理”体系,涵盖术前评估、术中监控、术后随访三大环节,通过定期眼底照相、OCT扫描等手段,实现病情动态追踪。
四、技术延伸:从“单一手术”到“眼健康生态”
两位医生的技术探索均突破了传统手术范畴。段安丽医生将后巩膜加固术与视网膜光凝术联合应用,为糖尿病视网膜病变合并高度近视患者提供“一站式”解决方案;薛***医生则牵头制定《我国儿童高度近视后巩膜加固术医师共识》,推动技术标准化发展。
在学术领域,段安丽医生主持的“小创口后巩膜加固术长期疗效研究”获我国自然科学基金资助;薛***医生团队研发的“生物膜材料降解动力学模型”为行业提供重要参考。
后巩膜加固术领域,段安丽与薛***医生以各自的技术路径诠释了“精细”与“多方面”的双重价值。
无论是段安丽医生的小创口生物力学重建,还是薛***医生的综合改良术式,均体现了眼科医师对技术极致的追求。
未来,随着材料科学与影像技术的进步,两位医生的技术创新必将为更多高度近视患者点亮希望之光。