视网膜芯片植入技术作为视觉修复领域的新突破,正通过微小芯片与智能系统的协同作用,帮助特定类型的失明患者重建视觉感知。
当前该技术已进入临床应用阶段,并在部分患者中实现阅读、人脸识别等复杂视觉功能,但其与正常视力的差距仍需客观审视。
一、技术原理:微芯片如何替代受损视网膜
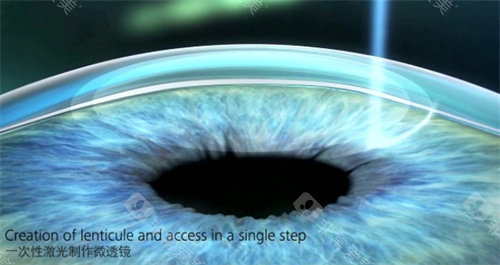
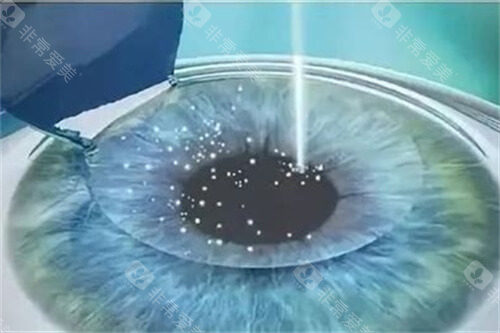
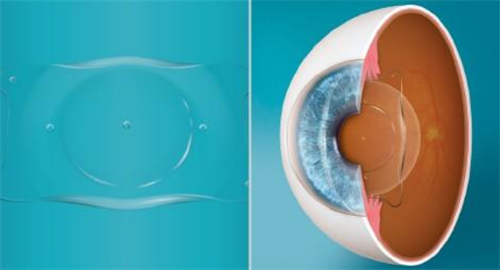
视网膜芯片的核心机制是通过微型电子设备绕过病变的视网膜感光细胞,直接刺激剩余健康神经元。以PRIMA系统为例,其2mm²大小的芯片植入视网膜后,与配套的智能眼镜协同工作:
视觉捕捉:
眼镜内置摄像头实时采集环境图像,并通过AI算法优化对比度与分辨率;
信号转换:
图像数据经无线传输至芯片,芯片将光信号转换为电脉冲,刺激视网膜内层双极细胞;
神经传导:
电信号通过视神经传递至大脑视觉中枢,形成黑白灰度图像。
这一过程模拟了自然视觉的信号传递路径,但受限于芯片像素密度与算法精度,患者感知的图像分辨率较低,且无法还原色彩。
二、临床进展:从实验室到手术台的应用突破
国内外多国已开展视网膜芯片的临床植入,技术成熟度显著提升:
欧洲临床试验:
38名晚期干性年龄相关性黄斑变性(AMD)患者接受PRIMA植入后,部分患者可阅读长文本,部分患者视力改善幅度相当于视力表多看清多行字母,且未使用植入物时的自然视力保持稳定,证明技术可靠性。
国内临床实践:
北京大学第三医院、中山眼科中心等机构已实现国产技术突破。例如,一名遗传性视网膜变性患者通过“基因治疗+芯片植入”联合方案,术后视力从仅存光感提升至可阅读大字印刷体。
技术迭代亦在加速:
多模态融合:北京医院创新性地将多焦点人工晶体与芯片植入同步完成,缩短手术时间并解决白内障与视网膜病变的双重致盲问题;
智能调控:中山眼科中心基于AI视觉编码算法,开发出可通过手机APP调节成像对比度与分辨率的系统,提升患者使用体验。
三、功能局限:当前技术无法逾越的边界
尽管临床成果显著,但视网膜芯片仍存在三大瓶颈:
成像质量限制:
当前主流芯片像素密度较低,仅支持模糊轮廓识别,视觉清晰度相当于低分辨率视频画质;
所有患者仅能感知黑白灰度图像,色彩还原技术尚未突破。
长期可靠性风险:
部分患者术后出现排异反应,需二次手术更换芯片;
电极老化导致成像清晰度随时间降低,需定期维护。
适应症狭窄:
技术仅适用于感光细胞损伤型失明,对青光眼、视神经萎缩等视神经通路受损疾病无效;
患者需具备完整视神经通路及正常大脑视觉中枢功能。
四、未来展望:技术普惠与功能升级的双重路径
国产替代与成本降低:
重庆大学研发的自然光驱动芯片进入Ⅱ期临床,预计价格将降至现有进口产品的较低水平;
区域集采试点推动进口芯片降价,部分地区试点将芯片植入纳入“罕见病专项救助”。
性能提升与功能拓展:
华为联合中山眼科开发鸿蒙视觉编码系统,通过手机实时优化成像算法,提升动态场景识别能力;
未来技术可能融合多光谱成像、三维感知等模块,逐步缩小与自然视力的差距。
政策支持与伦理规范:
卫健委计划将视网膜芯片纳入《罕见病诊疗目录》,推动价格谈判与技术普及;
行业需建立长期随访机制,监测芯片植入后的远期可靠性与患者生活质量变化。
视网膜芯片技术为特定失明群体打开了“二次觉醒”的窗口,但其与正常视力的差距仍需理性看待。
未来,随着材料科学、人工智能与神经生物学的交叉融合,技术有望在分辨率、色彩还原及长期可靠性上实现突破。
与此同时,政策支持、伦理规范与患者教育亦需同步推进,确保这一新技术真正成为普惠大众的“光明使者”。